La enfermedad de Alzheimer es una demencia que cuenta ya con más de 100 años de historia. En noviembre de 1901 ingresó en el hospital de enfermedades mentales de Frankfurt una paciente de 51 años de edad llamada Auguste Deter (Augusta D), con un llamativo cuadro clínico de 5 años de evolución.
La enfermedad de Alzheimer es una demencia que cuenta ya con más de 100 años de historia. En noviembre de 1901 ingresó en el hospital de enfermedades mentales de Frankfurt una paciente de 51 años de edad llamada Auguste Deter (Augusta D), con un llamativo cuadro clínico de 5 años de evolución.Tras comenzar con un delirio celotípico, la paciente había sufrido una rápida y progresiva pérdida de memoria acompañada de alucinaciones, desorientación en tiempo y espacio, paranoia, trastornos de la conducta y un grave trastorno del lenguaje. Fue estudiada por Alois Alzheimer, y más tarde por parte de médicos anónimos. Falleció el 8 de abril de 1906 por una septicemia, secundaria a úlceras por presión y neumonía.
El cerebro de la enferma fué enviado a Alzheimer, que procedió a su estudio histológico. El 4 de noviembre de 1906 presentó su observación anatomoclínica con la descripción de placas seniles, ovillos neurofibrilares y cambios arterioescleróticos cerebrales.
Alois Alzheimer
El trabajo se publicó al año siguiente con el título: «Una enfermedad grave característica de la corteza cerebral». La denominación del cuadro clínico como enfermedad de Alzheimer fue introducida por Kraepelin en la octava edición de su «Manual de psiquiatría», en 1910.
Alzheimer describió su segundo caso en 1911, fecha en la que también aparece una revisión publicada por Fuller, con un total de 13 pacientes con enfermedad de Alzheimer, con una media de edad de 50 años y una duración media de la enfermedad de 7 años.
Las lesiones histopatológicas del cerebro de Augusta D han podido ser estudiadas de nuevo y publicadas en 1998 en la revista Neurogenetics. En este trabajo no se han encontrado lesiones microscópicas vasculares, existiendo solamente placas amiloideas y ovillos neurofibrilares, lesión ésta última descrita por primera vez por Alzheimer en este cerebro.
La etiopatogenia de la enfermedad de Alzheimer es múltiple. Es hereditaria entre el 1% y el 5% de los casos (enfermedad de Alzheimer genética) por transmisión autosómica dominante de alteraciones en los cromosomas 1 (presenilina 2), 14 (presenilina 1) o 21 (Proteína Precursora de Amiloide, APP), con una edad de presentación generalmente anterior a los 65 años.

En el resto de los casos (enfermedad de Alzheimer compleja o esporádica) la etiología es multifactorial con diversos factores de riesgo, que incluyen la predisposición genética (evidenciada porque aumenta la frecuencia si se tiene un pariente en primer grado con la enfermedad, y más aún si son varios), la edad (es más frecuente a partir de los 65 años, a partir de los cuales el riesgo se duplica cada 5 años) y factores de riesgo exógenos, ambientales, que parecen favorecer su desarrollo, como ocurre con los traumatismos craneoencefálicos graves.
En el Alzheimer esporádico, ni los factores genéticos ni los ambientales por separado provocan la enfermedad. Los factores genéticos y ambientales asociados entre sí son necesarios, pero no suficientes, precisando además del concurso del factor envejecimiento.
La enfermedad de Alzheimer es más frecuente en los sujetos portadores del alelo ε4 de la Apolipoproteína E (APOE, cromosoma 19), especialmente en los casos homocigóticos para dicho alelo. Por el contrario, se ha postulado un efecto opuesto para el alelo ε2 de la misma APOE, que tendría por tanto un papel protector.
Diagnóstico:
RNM: atrofia hipocámpica
Los criterios diagnósticos de demencia de tipo Alzheimer del DSM-IV-TR (Texto revisado de la cuarta edición del manual diagnóstico y estadístico de la Asociación Americana de Psiquiatría) o los de enfermedad de Alzheimer probable del NINCDS-ADRDA (National Institute of Neurologic, Communicative Disorders and Stroke - Alzheimer's Disease and Related Disorders Association) deberían ser los utilizados de manera rutinaria para la enfermedad de Alzheimer. Encontrará más información en nuestra página de criterios diagnósticos de las demencias.
Las siguientes pruebas complementarias deben realizarse de forma rutinaria:
Determinaciones en sangre y orina: glucosa, urea, creatinina, sodio, potasio, calcio, ácido úrico, colesterol, triglicéridos, aminotransferasas, gamma-glutamiltranspeptidasa (gamma-GT), fosfatasa alcalina y albúmina, además de pruebas de función tiroidea y niveles de vitamina B12. Hemograma completo. Serología de lúes sólo si el paciente tiene factores de riesgo específicos, aunque la Sociedad Española de Neurología recomienda su realización rutinaria. Análisis elemental de orina.
Pruebas de imagen: Tomografía Axial Computarizada (TAC) o Resonancia Nuclear Magnética (RNM) craneales.
Punción lumbar: solamente en caso de sospecha de infección del Sistema Nervioso Central (SNC), serología de lúes positiva, hidrocefalia, edad inferior a 55 años, demencia inusual o rápidamente progresiva, inmunosupresión, sospecha de vasculitis del SNC o presencia de enfermedad metastásica.
Electrocardiograma y radiología simple de tórax.
Electroencefalograma: sólo si existe historia de convulsiones, pérdida de consciencia, episodios de confusión o deterioro clínico rápido.
Las estrategias de medición linear o volumétrica mediante TAC o RNM no se recomiendan de manera rutinaria en la actualidad, ni la tomografía de emisión de positrones (PET). Tampoco la tomografía computarizada de emisión de fotón único (SPECT) cerebral se recomienda de manera rutinaria en el diagnóstico inicial o diferencial, ya que no ha demostrado superioridad sobre los criterios clínicos.
El estudio rutinario del genotipo APOE no se recomienda actualmente en los pacientes con sospecha de enfermedad de Alzheimer, ni tampoco el de otros marcadores genéticos. No hay marcadores del líquido cefalorraquídeo (LCR) ni otros marcadores biológicos recomendados para el uso rutinario en el diagnóstico de la enfermedad de Alzheimer en estos momentos.
Tratamiento:
Por el momento, no existe ningún tratamiento específico que pueda curar la enfermedad de Alzheimer; sin embargo, en algunas personas, en la fase temprana y media de la enfermedad, medicamentos como los inhibidores de la colinesterasa pueden prevenir el empeoramiento de algunos síntomas durante un tiempo limitado.
Fuente: HIPOCAMPO
Alzheimer (artículo)
Alzheimer

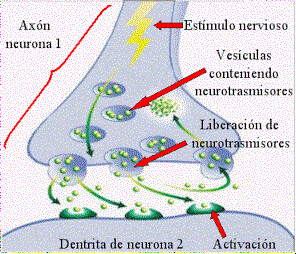
 Las neuronas tienen la capacidad de comunicarse con precisión, rapidez y a larga distancia con otras células, ya sean nerviosas, musculares o glandulares. A través de las neuronas se transmiten señales eléctricas denominadas
Las neuronas tienen la capacidad de comunicarse con precisión, rapidez y a larga distancia con otras células, ya sean nerviosas, musculares o glandulares. A través de las neuronas se transmiten señales eléctricas denominadas